免疫学检测技术的用途非常广泛,它们可用于有关免疫疾病的诊断、疗效评价及发病机制的研究。如对传染病、免疫增殖性疾病、免疫缺损病、超敏反应、自身免疫病、移植排斥反应肿瘤的免疫学检测,对诊断、治疗均有很大帮助。此外在医学生物学研究中对抗原性物质或细胞的定性、定量检查不仅推动了对各种免疫学现象的研究,而且扩大免疫学与医学生物许多领域的联系。本章仅介绍常用免疫学检测方法的原理,简要过程和实用意义。
第一节 抗原或抗体的检测
一、检测的原理
借助抗原和抗体在体外特异结合后出现的各种现象,对样品中的抗原或抗体进行定性、定量、定位的检测。
1.抗原与抗体的亲和力(affinity)抗原抗体的结合就像酶与底物的结合,激素与其受体的结合一样不是化学的反应,而是非共价键的可逆的结合。抗原决定簇和抗体分子可变区互补构型,造成两分子间有较强的亲和力。空间构型互补程度不同,抗原和抗体分子之间结合力强弱也不同。互补程度高,则亲和力强。此外,反应温度、酸碱度和离子浓度对抗原和抗体分子上各基因的解离性和电荷特性也有重要的影响,抗体与抗原决定簇之间的结合力大小可用亲合力来表示。高亲合力的抗体与抗原的结合力强,即使抗原浓度很低时也有较多的抗体结合抗原形成免疫复合物。
2.抗原或抗体外检测原理根据抗原抗体结合形成免疫复合物的性状与活性特点,对标本中的抗原或抗体进行定性、定位或定量的检测。定性和定位检测比较简单,即用已知的抗体和待检样品混合,经过一段时间,若有免疫复合物形成的现象发生,就说明待检样品中有相应的抗原存在。若无预期的现象发生,则说明样品中无相应的抗原存在。同理也可用已知的抗原检测样品中是否有相应抗体。
对抗原或抗体进行定量检测时,以反应中加入抗原和抗体的浓度与形成免疫复物的浓度呈函数关系。
(1)根据免疫复合物产生的多少来推算样品中抗原(或抗体)的含量:在一定的反应条件下,加入的已知抗体(或抗原)的浓度一定,反应产生的免疫复合物多少与待检样品中含有相应抗原(或抗体)量成正比。也就是抗体浓度一定时,免疫复合物越多则样品中的抗原量也越多。可用实验性标准曲线推算出样品中抗原(或抗体)的含量。如免疫单向扩散试验、免疫比浊试验和酶联免疫检测等都属于这类方法。
(2)抗原或抗体效价滴定的原理:当抗原抗体复合物形成多少不能反应抗原抗体反应强弱时,就不能以检测反应强度来对抗原或抗体进行定量。在实际工作中,把浓度低的反应成分(抗原或抗体)的浓度固定,把浓度高的另一种反应成分作一系列稀释。例如用人血清作抗原免疫3只家兔,比较3只家兔产生抗体的多少,即滴定3只兔血清抗体效价,可用双向琼脂扩散法来滴定,例如将抗体浓度固定,将抗原作不同的稀释度,分别将抗原或抗体滴入琼脂的相应小孔中,观察免疫兔血清与不同稀释度的抗原出现明显沉淀浅的抗原稀释度(如甲兔的抗体效价为1/2000,而丙免的是1/8000则可比较出后者比前者产生抗体的效价要高)。也就是表示效价的稀释度越高,样品中所含待检成分越多。因人血清(抗原)和抗体(免疫兔血清)相比,浓度高,故应稀释抗原。
二、抗原或抗体检测的实用意义
1.抗体检测的意义检测抗体可用于评价人和动物免疫功能的指标。抗体用于临床治疗或实验研究时也需做纯度分析和定量测定。临床上检测病人的抗病原生物的抗体、抗过敏原的抗体、抗HLA抗原的抗体、血型抗体及各种自身抗体,对有关疾病的诊断有重要意义。
2.抗原检测的意义可做为抗原进行检测的物质可分为以下四类:
(1)各种微生物及其大分子产物:用于传染病诊断、微生物的分类及鉴定以及对菌苗、疫苗的研究。
(2)生物体内各种大分子物质:包括各种血清蛋白(如各类免疫球蛋白、补体的各种成分)、可溶性血型物质、多肽类激素、细胞因子及癌胚抗原等均可做为抗原进行检测。在对这些成分的生物学作用的研究以及各种疾病的诊断有重要意义。
(3)人和动物细胞的表面分子:包括细胞表面各种分化抗原(如CD抗原)、同种异型抗原(血型抗原或MHC抗原)、病毒相关抗原和肿瘤相关性情抗原等。检测这些抗原对各种细胞的分类、分化过程及功能研究、对各种与免疫有关的疾病的诊断及发病机制的研究,均有重要意义。
(4)各种半抗原物质:某些药物、激素和炎症介质等属于小分子的半抗原,可以分别将它们偶联到大分子的载体上,组成人工结合的完全抗原。用其免疫动物,制备出各种半抗原的抗体,应用于各种半抗原物质的检测,例如对某些病人在服用药物后进行血中药物浓度的监测。对运动员进行服用违禁药品的检测,都是应用半抗原检测的方法。
三、抗原或抗体检测的方法
由于各种检测方法中所用的抗原性状不同,出现结果的现象也不同。最广泛应用方法有下述几种:
(一)沉淀反应
可溶性抗原与抗体结合,在两者比例合适时,可形成较大的不溶性免疫复合物。在反应体系中出现不透明的沉淀物,这种抗原抗体反应称为沉淀反应(precipitation neaction)。
1.环状沉淀试验先将含抗体的未稀释的免疫血清加到直径小于0.5cm的小试管底部。将稀释的含有可溶性抗原的材料重叠于上,让抗原与抗体在两液体的界面相遇,形成白色免疫复合物沉淀环,故名为环状沉淀试验(ring precipitationtest),此法简便易行,需用材料较多是其缺点。
2.单向免疫扩散试验单向免疫扩散试验(single immunodiffusion)是在凝胶中进行的沉淀反应。将抗体混入加热溶解的琼脂中,倾注于玻片上,制成含有抗体的琼脂板,在适当位置打孔,将抗原材料加入琼脂板的小孔内,让抗原从小孔向四周的琼脂中扩散,与琼脂中的抗体相遇形成免疫复合物。当复合物体积增加到一定程度时停止扩散,出现以小孔为中心的圆形沉淀圈,沉淀圈的直径与加入的抗原浓度成正相关。本方法简便,易于观察结果,可测定抗原的灵敏度(最低浓度)约为10~20μg/ml,常用于定量测定人或动物血清IgG、IgM、IgA和C3等,其缺点是需1~2天才能看结果(图20-1)
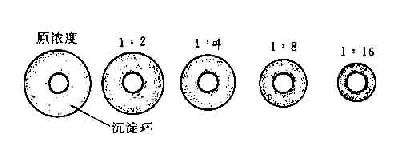
图20-1 单向免疫扩散试验示意图
3.免疫比浊法 当抗体浓度高,加入少量可溶性抗原,即可形成一些肉眼看不见的小免疫复合物,它可使通过液体的光束发生散射,随着加入抗原增多,形成的免疫复合物也增多,光散射现象也相应加强。免疫比浊法(immunonephelomytry)就是在一定的抗体浓度下,加入一定体积的样品,经过一段时间,用光散射浊度计(nephelometry)测量反应液体的浊度,来推算样品中的抗原含量。本法敏感、快速简便,可取代单向扩散法定量测定免疫球蛋白的浓度。
4,双向免疫扩散试验 双免疫扩散试验(double immunodiffusion)是在琼脂板上按一定距离打数个小孔,在相邻的两孔内分别放入抗原和抗体材料。当抗原和抗体向四周凝胶中扩散,在两孔间可出现2~3条沉淀线,本法常用于抗原或抗体的定性或定量检测,或用于两种抗原材料的抗原相关性分析(图20-2)。
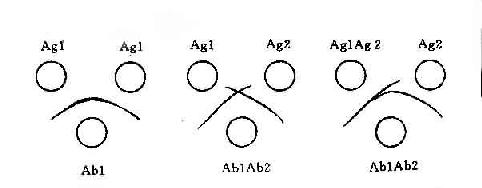
图20-2 双向免疫扩散试验示意图
5.对流免疫电泳 对流电泳(counterimmunoelectrophoresis)是一敏感快速的检测方法,即在电场作用下的双向免疫扩散。将琼脂板放入电泳槽内,使琼脂板的两孔沿着电场的方向,于负极侧的孔内加入抗原,于正极侧的孔内加入抗体,通电后,抗原带负电荷向正极泳动,抗体分子虽也带负电荷,但因分子量大,向正极的位移小,而受琼脂中电渗作用向负极移动,抗原和抗体能较快地集中在两孔之间的琼脂中形成免疫复合物的沉淀线。只需1小时左右即可观察结果。
6.免疫电泳 免疫电泳(immunoelectrophoresis)的方法分成两个步骤,即先进行电泳,再进行琼脂扩散。先将样品加入琼脂中电泳,将抗原各成分依电泳速度不同而分散开。然后在适当的位置上沿电泳方向挖一直线形槽,于槽内加入含有针对各种抗原混合抗体液,让各抗原成分与相应抗体进行双向免疫扩散,可形成多答卷沉淀线。常用此法进行血清的蛋白种类分析。对于免疫球蛋白缺损或增多的疾病的诊断或鉴别诊断有重要意义(图20-3)。


图20-3 免疫电泳法基本步示决图
7.免疫印迹法免疫印迹法(immunoblotting)又称为Western印迹法,用于AIDS的血清抗体检测。第一步,为电泳分离HIV抗原,在电场中根据分子量大小不同病毒抗原各成分散开。第二步,将电泳分离的蛋白质转移到硝酸纤维膜上(电印迹),然后将印迹有病毒抗原的硝酸纤维膜浸湿于病人血清中。如果病人血清中含有与一种或几种抗原相对应的抗体的话,则在该抗原印迹部位形成免疫复合物沉淀。在洗去未沉淀的抗原和抗体后,在膜上加标记的抗人免疫球蛋白的抗体,此抗体可以和病毒抗原与人抗体形成的免疫复合物发生反应,最后加入显色底物(如果抗人Ig是用酶标记的)或做放射自显影(抗人Ig用125Ⅰ标记)以显示结果(图20-4)。
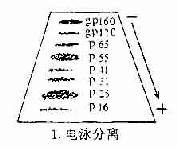
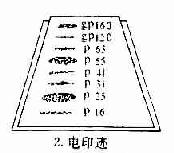
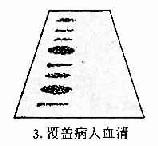

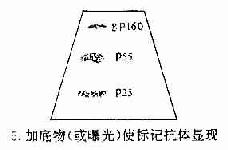
图20-4 用免疫印迹法检查患者血清中的HIV病毒抗体
第一步:经电泳将HIV混合抗合抗原按分子量大小分离;
第二步:将已分离的抗原经电印迹转移到硝酸纤维膜上;
第三步:将待检病人血清加入覆盖于硝酸纤维膜上;
第四步:加入标记的第二抗体使之覆盖膜上;
第五步:加入显色底物(或放射自显影)显现第二抗体
(二)凝集反应
细菌、红细胞或表面带有抗原的乳胶颗粒等都是不溶性的颗粒抗原,当与相应抗体结合,抗原与抗体结合形成凝集团块,即称为凝集反应(agglutination)。
1.直接凝集 直接凝集(directagglutination)是将细菌或红细胞与相应抗体结合产生的细菌凝集或红细胞凝集现象。可用于传染病诊断如肥达氏反应(Widal reaction)诊断伤寒病。或利用血细胞凝集现象检查血型。
2.间接凝集 间接凝集(indirectagglutination)是用可溶性抗原包被在乳胶颗粒或红细胞表面,与相应抗体混合出现的凝集现象。如用γ球蛋白包乳胶颗粒检测类风湿关节炎病人血清中的类风湿因子,用甲状腺球蛋白包被乳胶颗粒用于检测甲状腺球蛋的抗体。也可以将抗体吸附到乳胶颗粒上检查临床标本中的抗原,如细菌或真菌性脑膜炎抗体包被的乳颗粒,一旦与含有相应抗原的脑脊液混合,便可发生凝集,可进行快速诊断。故凝集反应即可测定抗原,也可测抗体,方法简便、敏感。
3.抗球蛋白试验 抗球蛋白试验(antiglobulintest,coombs test)的原理为间接凝集试验。例如应用于诊断自身免疫溶血性贫血症时,Rh+红细胞与抗Rh血清间的反应。因抗Rh抗体是IgG只有两个结合价,分子较小(不如IgM结合价多,分子大)很难直接引起Rh+红细胞凝集。如果加入抗IgG的抗体,就可帮助抗Rh的IgG的抗体凝集红细胞。也就是经抗Ig的作用提高凝集反应的灵敏度。
(三)补体参与抗原抗体反应
这一类反应主要包括溶血反应(hemolytic assay)、补体介导的细胞毒试验(complement mediated cytotoxicuty test)及补体结合试验(complement fixation test)。
1.溶血反应 抗体与红细胞表面抗原相遇,形成红细胞-抗体复合物即可使加入反应中的补体活化,导致红细胞溶解,此方法可用于红细胞的各种抗原或相应抗体的检测,此法比凝集反应敏感。溶血反应也是用于抗体分泌细胞即空斑形成细胞(PFC)检测的原理。
2.补体介导的细胞毒试验各种有核细胞与针对其表面抗原的抗体相遇,所形成的免疫复合物能活化反应中的补体,引起细胞膜穿孔,在一定时间内,细胞仍能维持一定的形态不破碎,加入水溶性染如伊红Y(eosin Y)或台盼蓝(trypanblue)后,染料即可进入被活化补体穿孔的细胞,不带相应抗原细胞膜保持完整的活细胞不着色。此方法可用于带各种抗原的细胞的检测,如进行细胞MHC抗原的鉴定,和进行淋巴细胞中T细胞总数或其亚类的计数。在一些免疫学实验中也可用这种方法,根据需要特异地消除带某种抗原的细胞。
3.补体结合试验当抗原(可溶性或颗粒性)与相应抗体结合,由于浓度低不出现可见反应时,应用补体结合试验可检出此抗原抗体反应,它比凝集反应或沉淀反应灵敏度高。本法包括两个抗原抗体系统。一为检测系统由待检样品与已知抗原(或抗体)组成;另一为指示系统,由绵羊红细胞(SRBC)和抗SRBC组成。另加入作为补体的新鲜豚鼠血清。试验时试管中先加入检测系统和补体,混合经37℃30分钟使抗原、抗体、补体形成复合物,再加入指示系统,如出现溶血现象,说明检测系统中没有相对应的抗原抗体,补体是游离的指示系统的SRBC和抗体结合而出现溶血,即为反应阴性。如不出现溶血,表明检测系统中有抗原抗体复合物并结合补体,则指示系统无多余的补体作用而没有溶血现象,即为阳性。
在敏感的抗原、抗体检测方法(如酶标方法)出现之前补体结合试验曾广泛用于检测各种细菌、病毒或螺旋体(如梅毒)的抗原或抗体,由于本试验影响因素多,结果不稳定现已被新检测方法所代替。
四、用标记抗体或抗原进行的抗原、抗体反应
用荧光素、同位素或酶标记抗体或抗原,用于抗原或抗体检测是目前广泛应用的敏感、可靠的方法。上述三种常用的标记物与抗原或抗体化学连接之后不改变后者的免疫特性。本方法可用于定性、定量或定位检测。
1.免疫荧光技术 免疫荧光技术(immunofluorescencetechni)是用化学方法使荧光素标记的抗体(或抗原)与组织或细胞中的相应抗原(或抗体)结合,进行定性定位检查抗原或抗体的方法。
(1)直接荧光法:把荧光抗体加到待检的细胞悬液,细胞涂片或组织切片上进行染色,经抗原抗体反应后,洗去未结合的荧光抗体,将待检标本在荧光显微镜下观察,有荧光的部位即有相应抗原存在,此法可用于病毒感染细胞、带某种特异抗原的细胞(如T细胞和B细胞)或病原菌的检查,也可用于组织中沉着的免疫复合物的检查。本法的缺点是检查多种抗原,就需分别制备相应的多种标记抗体。
(2)间接荧光法:可克服直接法需制备多种荧光抗体的复杂操作。将组织或细胞上的抗原直接与相应抗体(不标记荧光)结合,此为第一抗体,再把能与第一抗体特异结合的荧光标记的抗免疫球蛋白抗体加入,此为荧光标记的第二抗体,观察结果与直接法相同。间接法比直接法敏感性高,如果用于检查抗原的第一抗体是人或动物的只需制备一种抗人或动物的免疫球蛋白荧光抗体(图20-5)。
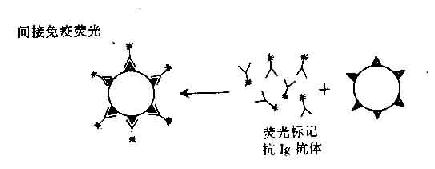
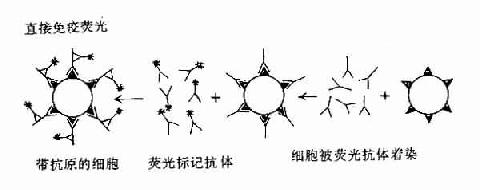
图20-5 免疫荧光直接法及间接法原理示意图
免疫荧光技术在传染病诊断上有广泛的用途,如在细菌、病毒、螺旋体感染的疾病,检查抗原或抗体,如查出IgM抗体,可做为近期接触抗原的标志,所以使用荧光标记抗IgM可诊断近期感染。除微生物学方面的应用外,还可利用单克隆抗体鉴定淋巴细胞的亚类。使用流式细胞仪(fluorescene-activated cell sorting,FACS),能自动检测细胞的大小、荧光强度。针对细胞表面不同抗原,可以使用两种不同的荧光染料,如用异硫氰荧光素(FITC)发黄绿荧光,用罗丹明(TMRITC)发红色荧光。由于荧光颜色不同标记两种不同的抗体,对同一细胞进行双标记染色。对淋巴细胞亚类鉴定起着巨大推动作用。应用间接荧光法也用于自身免疫病的抗核抗体检查。
2.放射免疫分析法 放射免疫分析法(radioimmunoassay RIA)应用竞争性结合的原理,应作放射性同素标记抗原(或抗体)与相应抗体(或抗原)结合,通过测定抗原抗体结合物的放射活性判断结果,本方法可进行超微量分析,敏感性高,可用于测定抗原、抗体、抗原抗体复合物。本法常用的同位素有125Ⅰ和131Ⅰ。
放射免疫分析常用的有液相法和固相法两种:
(1)液相法:将待检标本(例如含胰岛素抗原)与定时的同位素标记的胰岛素(抗原)和定时的抗胰岛素抗体混合,经一定作用时间后,分离收集抗原抗体复合物及游离的抗原,测定这两部分的放射活性,计算结合率。在反应系统中,待检标本的胰岛素抗原与同位素标记的胰岛素竞争夺战 性与胰岛素抗体结合。非标记的抗原越多,标记抗原与抗体形成的复合物越少。非标记抗原含量与标记抗原抗体复合物的量呈一定的函数关系。预先用标准的非标记抗原作成标准曲线后,即可查出待检标本中胰岛素的含量(图20-6)。
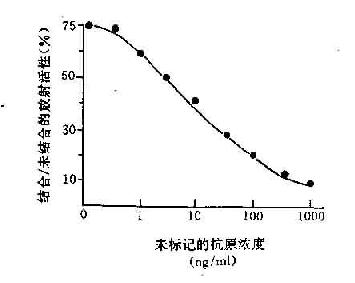
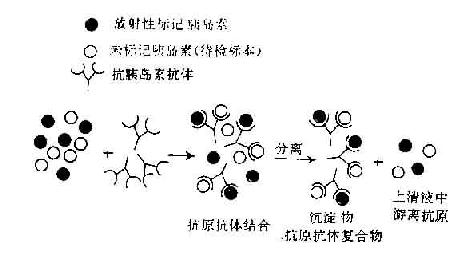
图20-6 液相放射免疫分析法原理及标准曲线
(2)固相法:将抗原或抗体吸附到固相载体表面,然后加待检标本,最后加标记抗体。测定固相载体的放射活性,常用的固相载体有溴化氰(CNBr)海豹化的纸片或聚苯乙烯小管(图20-7)。

图20-7 固相放射免疫分析法原理
放射免疫分析法应用范围广泛,包括多种激素(胰岛素、生长激素、甲状腺素等)维生素、药物、IgE等。
3.酶联免疫分析法 酶联免疫分析法(enzyme immunoassay,EIA)是当前应用最广泛的免疫检测方法。本法将抗原抗体反应的特异性与酶对底物高效催化作用结合起来,根据酶作用底物后显色,以颜色变化判断试验结果,可经酶标测定仪作定量分析,敏感度可达ng水平。常用于标记的酶有辣根过氧化物酶(horseradish peroxidase)、碱性磷酶(alkaline phosphatase)等。它们与抗体结合不影响抗体活性。这些酶具有一定的稳定性,制成酶标抗体可保存较长时间。目前常用的方法有酶标免疫组化法和酶联免疫吸附法。前者测定细胞表面抗原或组织内的抗原;后者主要测定可溶性抗原或抗体。本法既没有放射性污染又不需昂贵的测试仪器,所以较放射免疫分析法更易推广。
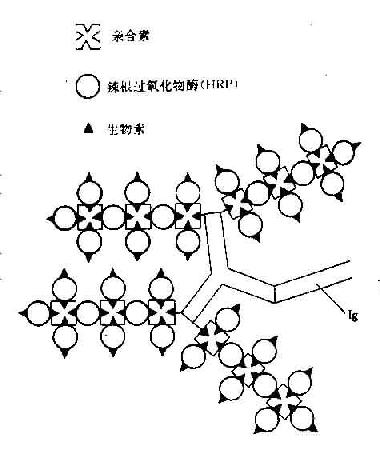
图20-8 生物素-酶标亲合素系统反应示意图
(1)酶联免疫吸附试验(enzymelinked immunosorbent assay,ELISA):是与上述固相RIA相似的原理,将抗原或抗体吸附在固相载体表面。使抗原抗体反应在固相载体表面进行政区。可用间接法、双抗体夹心法或竞争法测定抗原或抗体。
(2)夹心法(sandwichassay):将已知的特异抗体包装在固相载体(塑料板凹孔或纸片上),加入待检标本,标本中的抗原即可与载体上的抗原结合,洗去未结合的材料后加入该抗原的酶标记抗体,洗去未结合的酶标抗体,加底物显色,用酶免疫检测仪测量颜色的光密度,可定量测定抗原。
间接法(indirecr ELISA)常用于检查特异抗体。先将已知特异抗原包被固相载体,加入待检标本(可能含有相应抗体),再加入酶标抗Ig的抗全(即第二抗体),经加底物显色后,根据颜色的光密度计算出标本中抗体的含量。
(3)BAS-ELISA:近年来对酶免设分析法的改进是使用生物素-亲合素-过氧化物酶复合物作为指示剂,组成一新的生物放大系统进一步提高检测的敏感度。可用来检测多种抗原抗体系统如细菌、病毒、肿瘤细胞表面抗原等。一个亲合素(avidin)分子可以结合4个生物素分子(biotin)。结合非常稳定。亲合素和生物素都可与抗全、酶、荧光素等分子结合,而不影响后者的生物活性。一个抗体分子可偶联90个生物素分子,通过生物素又可连接多个亲合素。因此大提高检测的敏感度。目前应用生物-酶标亲合素系统(biotinavidin system- ELISA,BAS-ELISA),它是通过生物素标记抗体连接免疫反应系统,同时借助生物素化酶或酶标亲合素引入酶与底物反应系统。
表20-1 免疫学测定方法敏感性比较
测定方法 |
敏感性(每升) |
单向免疫扩散试验 |
<1~2mg |
双向免疫扩散试验 |
<1mg |
火箭电泳 |
<0.5mg |
对流电泳 |
<0.1mg |
免疫电泳 |
<5~10mg |
凝集试验 |
1μg |
被动血凝试验 |
1μg |
血凝抑制试验 |
0.1μg |
补体结合试验 |
0.1μg |
放射免疫分析法 |
<1pg |
酶联免疫吸附试验 |
<1ng |
定量免疫荧光分析 |
<1pg |
第二节 体液免疫功能的检测
临床上一个反复发作的化脓感染,常使医生想到患者是否有免疫缺陷病,一般原发免疫缺陷发病年龄很小,而继发免疫缺陷病人多在30岁以上。绝大多数免疫缺陷病人多表现为体液和细胞免疫同时受损,所以应全面检查这两方面的功能。遗憾的是,目前应用的检测方法的局限性,其结果常难以得出明确结论。
一、免疫球蛋白的定量检测
1.血清免疫球蛋白的测定 血清免疫球蛋白(Ig)的测定是检查体液免疫功能最常用的方法。由于目前还没有发现由IgD和IgE缺陷所致疾病,所以通常检测IgG、IgM、IgA,这三类Ig就可以代表血清Ig的水平(表20-2)。检测发现三类Ig水平均明显低下,就可考虑体液免疫缺陷。但在分析儿童Ig水平时,应注意Ig的水平随年龄而变化。体液免疫功能缺陷首先考虑患者血清Ig 水平,如果所有类别Ig水平均降低,即称为一般性联低丙种球蛋白血症。如果免疫球蛋白水平极度低下,或IgG、IgM、IgA,三类Ig总量低于2mg/ml则称为严重低丙种球蛋白血症或无丙种球蛋白血症(agammaglobulinemia)。如果只一种或两种Ig水平降低,则称为异常丙种球蛋白血症(dysgammaglobulinemia)。一般性低丙种球蛋白血症多见于继发性免疫缺陷病。无丙种球蛋白血症常见于原发免疫缺陷病。但是常有约50%IgA缺陷病人无临床症状,伴有反复感染的IgA缺陷病人常同时有IgG的缺陷。常规的定量检测血中Ig的方法是单向免疫扩散和免疫比浊法。
表20-2 人类血清免疫球蛋白正常量
类别 |
变化较大时期(mg/ml) |
达到成人水平与均值 |
IgG |
1 ~5岁8.0 ~10.0 4 ~8岁 8.0 ~10.0 9 ~13岁 10 ~11.0 |
8岁以后 12.0±2.6mg/ml (150±321IU/ml) |
IgA |
1 ~2岁0.5 4 ~8岁 1~1.5 9 ~13岁 1.5~2.0 |
12岁以后 2.0±0.5mg/ml (140±36IU)/ml) |
IgM |
1 ~4岁1.0 4 ~8岁 1.0 9 ~13岁 1.0 |
男性1岁 女性2岁 1.1±0.3mg/ml (130±40IU)/ml) |
注:IU=国际单位
2.分泌型IgA(SIgA)的测定 SIgA是粘膜抗感染的重要因素,但是粘膜抗感染还包括少量渗出的IgM和IgG,还有细胞免疫的作用。由SIgA缺陷病人常可检测出针对牛奶或其他食物蛋白的沉淀抗体和自身抗体,说明机体对抗原蛋白质吸收异常,同时也存在免疫调节系统的功能紊乱。一般来说血清IgA缺陷病人常伴有SIgA缺陷,反之亦然。说明在机体中血清IgA和SIgA之间有某种生物相关性。最近也有报导少数SIgA缺陷病人的血清IgA水平正常,因而分别检查血清中和分泌液中IgA水平还是有必要的。目前用免疫比浊法可较精确地测定分泌液中IgA时和IgM和IgC水平。在用单向免疫扩散和免疫比浊法定量IgA时,因抗血清是针对这两型共有的α链的,故不能区分SIgA和血清来源的IgA。而应用抗分泌小体的抗体用酶免疫分析法,可区分血清IgA和分泌型IgA,并可对SIgA进行定量。
二、常见抗体的测定
检测体液免疫功能的另一种方法是定量测定正常人体内的几种常见的抗体水平。常见的抗体通常是指嗜异性凝集素、抗溶血素O抗体以及麻疹病毒、脊髓灰质炎病毒的抗体。
在严重免疫缺陷病人缺乏上述抗体,常见抗体的缺损可验证或支持免疫蛋白测定的结果。然而对于比较复杂的免疫缺陷,由于这类抗体主要反映过去的免疫应答能力,此外这种初次应答能力持续期短,易于消退,所以对新近发生的继发性免疫缺陷的诊断帮助不大。
三、B细胞数目及功能的检测
原发性免疫缺陷和继发性免疫缺陷均可导致体液免疫功能下降。原发性体液免疫功能缺陷可能由于B细胞分化障碍,细胞内合成Ig功能紊乱或由于抑制性细胞功能过强。继发性体液免疫功能降低可能由于蛋白质大量丢失,蛋白质吸收障碍、营养不良、免疫抑制治疗的副作用,病毒感染(艾滋病)等。在诊断原发性体液免疫功能缺损中可检查B细胞的数目和功能以确定造成缺损的原因。
1.外周血B细胞数目的检测首先进行常规的外周血白细胞总数和分类计数检查,这些结果是评价病人免疫系统功能状态的基本资料。由于在全血中淋巴细胞所占比例很少,而T细胞和B细胞不能藉形态学特征分类,所以外周血B细胞数检测需先从全血分离出富含淋巴细胞的单个核细胞(peripheral bloodmononuclear cell,PBM)。再依靠B细胞表面有免疫球蛋白分子或其他特征来检查B细胞。常用的方法是将待检者的PBM用FITC标记的免疫抗人Ig作直接免疫荧光染色,在荧光显微镜下显荧光的细胞为带有表面免疫球蛋白的B细胞。正常人B细胞的约占PBM的10%。
2.外周血B细胞功能的检测 分离受检者血液PBM细胞,体外培养时加入B细胞刺激物如RWM(美洲商陆刺激素)或SAC(金黄色莆萄球菌来源的刺激物)后由B细胞变成Ig分泌细胞的数量。体液免疫功能缺损患者,其PBM对PWM和SACA刺激的反应降低,产生Ig分泌细胞数正常人显著减少。在进一步检查这种免疫缺损的原因,则应检查是由B细胞或TH细胞缺损所致,还是由于TS细胞数量或活性增强引起的。
抗体形成细胞计数:检查人类Ig分泌细胞是用反向溶血空斑检测(reversed hemolytic plaque assay)法。将待检人的PBM、用SPA包被的SRBC(SPA-SRBC)、兔抗人Ig抗体、补体四种成分混合,灌入用两张玻片做成的小室,密封好,放入温箱培养1-3小时,,在此期间,作为抗人Ig抗体的免疫IgG的FC段可与SRBC表面SPA结合,当Ig分细胞分泌出游离的Ig分子时,这些人Ig分子与SRBC表面的抗人Ig抗体结合形成免疫复合物,即可活化补体,使SPA-SRBC溶解,因此在Ig分泌细胞周围形成一个圆形的溶血区,称为溶血空斑,每一个溶血的空斑就代表一个Ig分泌细胞。
检查小鼠Ig分泌细胞应用的溶血空斑试验比较简单,即SRBC免疫注射小鼠,4天后取脾制成单个细胞悬液,加入一定量SRBC(靶细胞)混合,在补体参加下,产生抗体的细胞分泌出的Ig与SRBC(抗原)结合在补体作用下,溶血,表现肉眼可见的溶血空斑。计数空斑数代表分泌抗体的细胞数。
第三节 细胞免疫功能的检测
细胞免疫(CMⅠ)是由多种细胞相互作用的结果。免疫细胞间相互作用导致多种细胞因子的释放。因此细胞功能测定不仅涉及T细胞的数量和功能与包括各类因子活性测定,因此评价机体的细胞免疫功能不仅程序复杂,且很难标准化
一、迟发型过敏反应的体外检测方法
皮肤试验和接触性过敏的诱发是检测迟发型过敏反应(DTH)的两种常用方法。皮肤试验中诱发对曾经使病人致敏的抗原的再次应答,而接触性过敏是测试受者对从未接触过的物质发生致敏的能力。
1.皮肤试验 用皮肤试验诊断DTH,常用的抗原有结核菌纯蛋白衍生物(PPD)、腮腺炎病毒、念珠菌素等,在人类试验时在前臂皮内注射少量可溶性抗原,24~48小后,测量红肿硬结的大小,硬结直径大于10mm即被看作为阳性。表明受试者对该病原菌有了一定的细胞免疫能力,若皮试无反应,可用更高浓度的抗原重复试验,若仍无反应即为阴性,需排除皮试技术误差,也可能受试者从未接触过此抗原,也可能由于细胞免疫功能缺损,或由于细胞免疫功能缺损,或由于严重感染(麻疹、慢性播散性结核)造成的无反应性。
2.接触性过敏常应用低分子量化合物如二硝基氯苯(DNCB)诱生接触性过敏。化合物与皮肤蛋白质结合而导至DTH反应。在动物试验时,初次皮肤上涂抹DNCB后间隔7~10天再激发刺激,则皮肤出现即为阳性。此试验人类已不使用。
二、细胞免疫的体外检测方法
体外检测淋巴细胞的数量和功能,最易采集的是血标本,首先需分离或纯化淋巴细胞,一般使用萄聚糖-泛影葡胺配成比重为1.077的淋巴细胞分层液,当将血液重叠于淋巴细胞分层液之上离心时,由于红细胞(1.092)、多形核白细胞(1.090)、淋巴细胞(1.070)的比重不同而相互分开。淋巴细胞和单核细胞在血浆和分层液交界处形成一薄层。仔细分出这一薄层的细胞,其中淋巴细胞占80%,单核细胞占20%,淋巴细胞中T细胞占80%,B细胞占4%~10%,其作为非DT、非B细胞。
1.T细胞计数
(1)E花环法:人类T细胞表面有SRBC受体(CD2)能与SRBC结合形成玫瑰花环样结构,将经分层液分离现的RBM悬液与SRBC在含有血清的平衡盐水中混合,经37℃培养5~10分钟放4℃过夜,取细胞悬计数,外周血淋巴细胞中约70%~80%淋巴细胞结成花环即为T细胞。目前此方法已用来分离T细胞,而不用做T细胞计数。
(2)用单克隆抗体计数T细胞:将人的PBM分成三等份,分别用小鼠抗人CD3、CD4和CD8的单克隆抗体作第一抗体与细胞结合,再用FITC标记的兔抗小鼠IgG抗体作第二抗体进行间接免疫荧光染色,在荧光显微镜下或流式细胞仪检测结果,在PBM中被CD3抗体染上荧光的细胞称为CD3+细胞即总T细胞。正常人在PBM中T细胞占70%~80%。正常人的CD4+细胞和CD8+细胞之和应与CD3+细胞数一致。CD4+细胞与CD8+细胞的比值正常人约为2/1而艾滋病患者则比值小于1.7。
2.T细胞活化试验 T细胞能被非特异的物质称为有丝分裂原所激活而向淋巴母细胞转化。T细胞转化过程可伴随有DNA、RNA、蛋白质的合成增加,最图导致细胞分裂。在光学显微镜下可计数转化后的淋巴细胞数,也可用氚标记的胸腺嘧啶核苷(3HTdR)掺入正在分裂的淋巴细胞,用液闪测定仪检查掺入正在分裂的淋巴细胞,用液测量仪检查掺入的3H-TdR的多少确定淋巴细胞转化率。最近有一种不用同位素,又可用仪器测量的淋巴细胞增殖反应的检查法,称为MTT检测法,MTT是一种甲氮唑盐,它是细胞线粒体脱氢酶的底物,细胞内的酶可将MTT分解产生蓝黑色甲(fromazan)产物。该产物的多少与活性细胞数正相关。结果可用酶标检测仪(595mm)测量汇丰银行密度,做为MTT法的检查指标。此法的结果与3H-TdR掺入法平行,并能反应试验中的活细胞数(表20-3)。
表20-3 淋巴细胞增殖反应的刺激物
分裂原 |
T细胞 |
B细胞 |
植物血凝素(PHA) |
+ |
- |
刀豆蛋白A(ConA) |
+ |
- |
美洲商陆(PWM) |
+ |
+ |
葡萄球菌蛋白A(SPA) |
±﹡ |
+ |
副伤寒杆B(SPB) |
± |
+ |
注: PWH主要是T细胞分裂原,也可通过刺激T细胞分泌可溶性因子诱导B细胞增殖分化;
﹡SPA诱导B细胞分裂不需要T细胞协助,但诱导B细胞激活抗体分泌细胞需要T细胞协助
3.细胞毒试验 TC细胞、NK细胞、LAK细胞、TIL细胞对其靶细胞有直接的细胞毒(杀伤)作用。常用的栓测细胞毒效应的方法是51Cr-Na2Cro4盐水溶液与靶细胞胞混合,于37℃培养1小时左右,51Cr即可进入靶细胞,与胞浆蛋白结合,洗去游离的51Cr后,即可得到51Cr标记的靶细胞,将待检细胞毒性的细胞与51Cr标记的靶细胞混合(比例约为50:1或100:1)靶细胞被杀伤越多,释放到上清液中的液游离的51Cr越多,且不能被其他细胞吸收。用γ射线测量仪检测上清液中的cpm值,即可计算出待检细胞杀伤活性的高低。
细胞毒试验检测Tc细胞效应功能是否健全,及经IgG介导的ADCC效应,或NK细胞在抗肿瘤免疫中的作用是有意义的。
4.混合淋巴细胞的反应(MIR) 是体外研究T细胞的较好的方法,双向MLR常被用来筛选骨髓移植的供体。来自不同供体的淋巴细胞分别与病人的淋巴细胞混合培养4~5天,在最后8小时掺入51TdR掺入法测T细胞的反应性。或用细胞毒法观察受刺激的T细胞与活的靶细胞混合(靶细胞来自与刺激细胞相同的个体)如果T细胞受刺激后产生了细胞毒T细胞,可杀死活的细胞,根据靶细胞释放51Cr的多少算出T细胞移动抑制因子)和LIF(白细胞移动抑制因子)来评估细胞免疫功能。近年来应用测定IL-2的免疫酶技术,操作简单,并能定量以取代了MIF和LIF的测定。单个核细胞与分裂原一起培养24小时,然后测定清液中的IL-2活性。在细胞免疫功能缺损时,特别是AIDS病人,IL-2分泌明显降低。而有些疾病,如多发性硬化、类风湿关节炎、移植排斥反应等病人体内血清中IL-2水平升高,表明病人T细胞活性增高。发生移植排斥反应的病人尿中IL-2也可升高。
也可用酶联免疫吸附试验测定各种体液中活化的T细胞脱落的IL-2受体(CD25),一般来说IL-2的水平和IL-2受体水平是平行的,IL-2和IL-2受体的检测可用于对某些疾病的监测,如移杆排斥、自身免疫病以及接受免疫抑制治疗的病人。
对体外培养的细胞进行细胞因子产生能力检测是检查细胞培养上清液中细胞因子的生物活性或抗原性。现已可用核酸杂交技术,即从组织中或细胞中提取RNA,与同位素或酶标记的该种细胞因子的cDNA探针作分子杂交试验,即印迹(dot blotting)或Northern印迹,若查出有某种因子的mRNA存在,即说明该细胞在所处培养条件下有产生某种细胞因子的能力。
第四节 分子生物学技术在免疫学诊断中的应用
一、BCR和TCR基因重排检测
对血细胞恶性变如白血病、淋巴瘤等的诊断,长期以来多应用细胞形态学检查和免疫细胞表型分析。由于这些方法在特异性和敏感性上的限制,对于丢失了细胞表面标志,或分化较好难以和正常细胞区别。也可能由于恶性细胞数量少,混在大量正常细胞中难以查出。近年来由于分子生物学技术的广泛应用,且由于获得了Ig片段的特异基因克隆及TCR各链的基因克隆,在此基础上发展了应用Ig基因重排作为B细胞的特异标记,诊断B细胞来源的白血病的和应用TCR基因重排为T细胞特异标志诊断T细胞恶性变引起的白血病,从而将白血病的细胞学分类法提高到基因水平分析,建立了免疫基因型诊断的新方法,大大提高了诊断的敏感性和特异性。该方法不但可以确定细胞来源、分化程度,且由于DNA分析的高度敏感性而能查出显微镜不能看到的微小变化,从而能监测治疗效果,发现微量残留病变细胞。
该方法首先要从待检的细胞中分离出总DNA。在非T、非B细胞的Ig和TCR基因不发生重排称为胚基因(germ line)。而T和B细胞在分化早期即有TCR和Ig基因重排,重排后的Ig和TCR片段,转移至硝酸纤维膜或尼龙膜上,然后用同位素或酶标记的Ig血病细胞进行分类鉴定,若有Ig基因重排说明恶性细胞来源于B细胞,若有TCR基因发生重排,则为T细胞来源的。如果既无Ig基因重排,又无TCR基因重排的淋巴细胞则属非T、非B细胞来源的瘤细胞。
二、限制酶切片段长度多态性组织配型法
迄今,一直是血清学和细胞学方法进行HLA抗原结构分析,最近已开始应用分子生物学基因克隆技术进行HLA定型。由于人们已常握了HLA共同和特异的抗原的核苷酸序列,才有可能用此新方法进行组织配型检验。
限制酶切片段长度多态性(restriction fragment length polymorphism,RFLP)组织配型技术的原理是目前已掌握了编码HLA抗原的核苷酸序列,包括各等位基因共有的和专有的序列。HLA-A、-B、-C位点的Ⅰ类重链基因的核苷酸序列有高度同源性,由这些基因片段克隆可得HLAⅠ类专用的探针,因为检测HLAⅠ类抗原序列的标志,目前也已得到Ⅱ类抗原特异的探针。由于HLA等位基因的多态性是表现在其核苷酸序列的差异上,由这些基因中克隆出的特异DNA片段,就可检测这些基因的差别。由于核苷酸序列不同,被限制性内切酶作用部位(切点)也不同,这种酶切点只有4~6个核苷酸长度。因此来源于不同HLA单倍型的DNA可被一种内切酶切成不同长度的片段。在实际工作中,从细胞中提取基因组DNA(genomic DNA)的多态性比实际HLA-Ⅱ类抗原的多态性还要复杂,因为基因的内含子(不转录基因)序列不同,和外显子(转录并翻译成蛋白质)序列差别均在酶切后的细胞总DNA中。
RFLP组织配型检测主要包括4个步聚(印迹):①提取细胞总DNA,用限制性内切酶消化;②凝胶电泳;③将凝胶中分离好的DNA片段转移至尼龙膜上;④经变性处理后用同位素标记的探针进行分子杂交。经放射自显影,得到显影带(bands)。即可得知分子量大小不同的DNA片段(图20-9)。
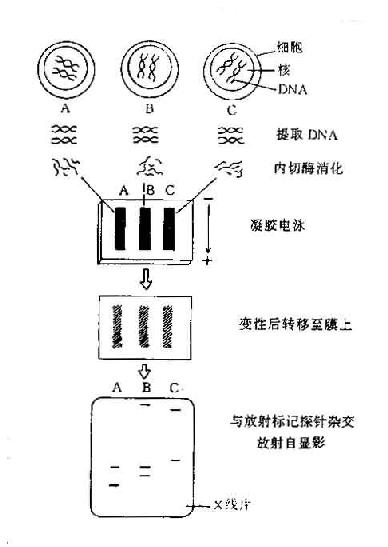
图20-9用RFLP进行组织定型比较三个标本的组织定型
RFLP组织配型实验是用于血清学或细胞学检测失败的样品,如HLA抗原不表达(裸细胞)细胞脆性大而破碎,淋巴细胞减少没有足够的样品时。由于分子生物学方法采样少、特异、敏感的优点可弥补常规方法的不足。此外,RFLP组织配型法还可查出DNA变异及基因重组的情况,而血清学方法则不能。PFLP组织配型为器官移植、骨髓移植选择适宜的供体,用比较供体,受体限制酶切片段的长度的差异。两者的RFLP越接近。差别越小,移植效果越好,近年来发展的PCR-RFLP以其简单、敏感、可靠、价廉且无需同位素等优点,已取代了RELP法。

